L’importance du calcium dans l’organisme
Le calcium est le minéral osseux le plus important, essentiel pour les fonctions musculaire et nerveuse et il régule l’équilibre acido-basique en plus des autres minéraux. En cas d’acidose, le calcium est libéré de l’os pour former des acides tampons dans l’organisme. De plus, le calcium est un facteur central de la coagulation sanguine.
L’acidose métabolique latente entraîne la calcification des vaisseaux sanguins
Une alimentation riche en sels et en acides augmente la dégradation du calcium dans les os, l’excrétion de calcium par l’urine et la formation de calculs rénaux. Le calcium est de plus en plus présent dans les vaisseaux sanguins et les reins, causant des dommages au lieu de la formation osseuse.
Avec la diminution de la fonction rénale chez les personnes âgées, l’acidose métabolique légère augmente chez de nombreux patients. Cela signifie qu’il y a plus de calcium libre dans le sang, qui réagit avec le phopshate dans le sang et précipite sous forme de phosphate de calcium pour in fine, entraîner la calcification des vaisseaux sanguins !
De plus, la diète occidentale typique est non seulement acidifiante, mais augmente aussi le niveau de cholestérol. L’augmentation du taux de cholestérol et les dépôts de phosphate de calcium dans les vaisseaux sanguins sont la combinaison parfaite pour l’athérosclérose, sur la base de laquelle l’occlusion vasculaire mortelle se développe. La nutrition acidifiante (taux PRAL élevé des aliments) est associée à une mortalité accrue due aux maladies cardiovasculaires.
Le trouble du métabolisme calcique affecte tous les âges
Le désordre du métabolisme calcique augmente avec l’âge. Cependant, une augmentation de la mobilisation et de l’excrétion du calcium due à une alimentation riche en sels et acides n’est pas seulement visible chez les personnes âgées. Même chez les jeunes adultes en bonne santé, un régime alimentaire acidifiant augmente la sécrétion de cortisol et la tension artérielle. Le cortisol augmente l’excrétion rénale du calcium, du magnésium (ceux-ci peuvent provenir initialement d’un détricotage des os) et du potassium. Dès le plus jeune âge, ils (l’alimentation et le cortisol) empêchent la formation d’os solides.
À long terme, le déséquilibre acido-basique et minéral ainsi que le cortisol favorisent également la résistance à l’insuline, l’hypertension artérielle et la formation de calculs rénaux.
Ajouter plus de minéraux alcalins
Les produits laitiers sont notre principale source de calcium. Cependant, ils ont également une teneur élevée en phosphate acidifiant et augmentent ainsi la sécrétion de l’hormone parathyroïdienne. Il est plus judicieux d’utiliser du calcium alcalin d’origine végétale, car cela compense également l’acidification.
Contrairement aux produits laitiers, les légumes et les fruits ne contiennent pas seulement du calcium, mais aussi beaucoup de magnésium et de citrate de potassium, qui forment des K2 D3 K/Mg Calcium bases alcalines, ce qui est également très important pour l’équilibre acido-basique.
De nombreuses études ont montré que les légumes alcalins, le citrate de calcium, de potassium et de magnésium réduisent l’excrétion du calcium par l’urine et améliorent la structure osseuse.
Pourquoi le métabolisme calcique se détériore-t-il au fil des années ?
Avec l’âge, le corps a moins de calcium à sa disposition. Il y a plusieurs raisons à cela: nous absorbons moins le calcium de nos aliments. Les femmes en particulier excrétent plus de calcium dans les reins après la ménopause. En outre, moins de calcium est absorbé dans l’intestin car les taux sériques de vitamine D diminuent en raison d’une diminution de la synthèse de la vitamine D dans les reins et la peau. Des niveaux trop faibles de calcium dans le sang augmentent, au détriment des réserves osseuses.
La parathormone régule le taux de calcium dans le sang
L’hormone parathyroïdienne, qui se forme dans la glande parathyroïde, régule à nouveau vers le haut un taux de calcium excessivement bas dans le sang. Lorsque le taux sérique de calcium diminue, l’hormone parathyroïdienne est donc libérée plus souvent. Cela déclenche trois mécanismes pour augmenter les niveaux de calcium:
- Os : l’activation des ostéoclastes (cellules pour la résorption (disparition) osseuse) libère du phosphate de calcium des os.
- Les reins : dans les reins, l’hormone parathyroïdienne a un effet hypercalcémiant en augmentant la réabsorption du calcium et, en même temps, en réduisant la réabsorption du phosphate. Cela augmente la proportion de calcium libre physiologiquement significatif dans le sérum, qui n’est pas lié au phosphate.
- Intestin : l’activité de l’enzyme 1-alpha-hydroxylase, qui forme la vitamine D active, est stimulée. Dans un deuxième temps, cela améliore l’absorption du calcium dans l’intestin grêle. Dans le cas d’une carence en vitamine D, ce mécanisme n’est disponible que dans une mesure limitée.
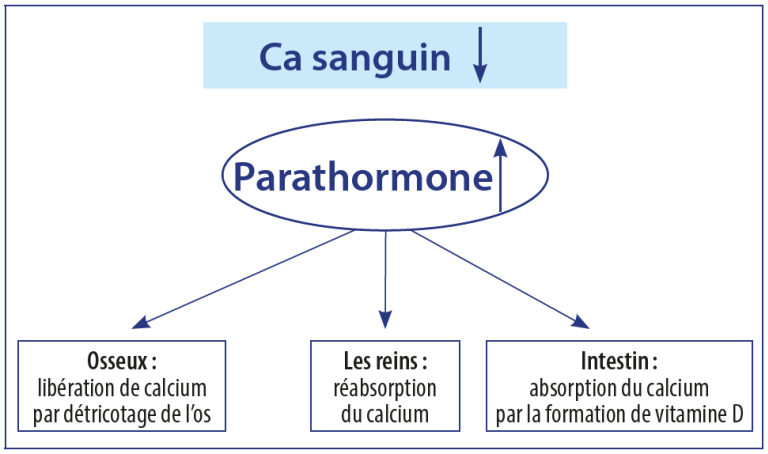
L’organisme compense un faible apport de calcium via la parathormone et notamment via la détérioration osseuse, et donc, sur le long terme, cela conduit à des problèmes de déminéralisation osseuse, ostéoporose avec des risques de fractures (de la hanche, de vertèbre…).
L’importance de la vitamine D3
La vitamine D3 est une vitamine liposoluble. Elle peut être produite par la peau grâce aux rayons UVB ou absorbée par les aliments et les compléments alimentaires. La carence en vitamine D est très répandue, notamment dans les pays à faible ensoleillement, et touche toutes les couches de la population. Elle n’a pas grand-chose à voir avec la nutrition, car celle-ci ne contribue que faiblement à l’apport en vitamine D. Un apport adéquat en vitamine D est important pour le système immunitaire et protège contre les infections. La vitamine D est également nécessaire à la fonction musculaire et au métabolisme osseux et protège contre l’ostéoporose.
La vitamine D3 joue un rôle essentiel en tant que régulateur du calcium en favorisant la formation de pompes calciques, en influençant positivement la densité osseuse et la force musculaire et en régulant l’homéostasie calcique dans le cerveau.
Effets de la vitamine D sur la teneur en calcium :
- Premièrement au niveau de l’os, la vitamine D favorise la formation des os
- Deuxième au niveau des reins, la vitamine D favorise la réabsorption du calcium (et du phosphate)
- Troisièmement au niveau de l’intestin: la vitamine D favorise l’absorption du calcium (et du phosphate) dans les aliments.
- La vitamine D inhibe la libération de l’hormone parathyroïdienne*
→ Une baisse des taux de vitamine D et de calcium entraîne une augmentation de la sécrétion de l’hormone parathyroïdienne. Le problème de diagnostic est la dissimulation d’une carence en vitamine D: les taux de calcium dans le sérum sont souvent normaux, car le calcium est emmené des os dans la circulation sanguine suite une augmentation de la parathormone. Résultat : L’ostéoporose se développe de façon inaperçue.
Moins connu, mais tout aussi important : la plupart des tissus, y compris les vaisseaux et le cerveau, ont des récepteurs de la vitamine D. La vitamine D prévient donc également le cancer et joue un rôle important dans la prévention et le traitement des maladies auto-immunes et cardiovasculaires.
Le magnésium est essentiel pour le métabolisme de la vitamine D
Le magnésium est nécessaire pour convertir la vitamine D en sa forme active. Les deux enzymes, qui métabolisent la vitamine D dans le foie et les reins, sont dépendantes du magnésium. De plus, la protéine de liaison de la vitamine D, qui est principalement responsable du transport de la vitamine D dans le sang, a également besoin de magnésium. Dans le cas d’une carence en magnésium, le métabolisme de la vitamine D ne peut donc qu’être inefficace. Dans ce cas, les suppléments de vitamine D ne peuvent pas non plus être utilisés de manière optimale. Sans suffisamment de magnésium, la vitamine D reste stockée et inactive. Une carence en magnésium peut donc rendre plus sensible aux maladies de carence en vitamine D comme les maladies osseuses et cardiovasculaires et la calcification vasculaire.
Si votre taux de magnésium est optimal, vous avez besoin de moins de vitamine D. Inversement, la vitamine D favorise l’absorption du magnésium dans l’intestin. Les deux éléments nutritifs agissent donc en synergie.
L’importance de la vitamine K2
La vitamine K2 est une vitamine liposoluble produite par nos bactéries intestinales et d’autres micro-organismes. La vitamine K2 joue un rôle essentiel dans l’activation des facteurs de coagulation. Elle est importante pour notre système cardiovasculaire car elle active une protéine spécifique (Matrix-Gla-Protein (MGP)) qui empêche la calcification des vaisseaux sanguins. Elle contribue également à la minéralisation des os et des dents en inhibant les ostéoclastes (perte osseuse) et en activant l’ostéocalcine (importante pour la formation osseuse).
Comparée à la vitamine K1 qui prévaut dans notre alimentation, la vitamine K2 a une bien meilleure stabilité dans l’organisme que la vitamine K1: la demi-vie de la vitamine K1 est de seulement 1-2 heures, celle de la vitamine K2 de 3 jours. Cela permet une grande efficacité sur les os et les maladies cardiovasculaires. D’autre part, la vitamine K1 (phylloquinone) a très peu d’effet sur la santé du coeur et des os. – Il y a simplement des quantités insuffisantes pour atteindre ces tissus cibles.
Effets synergiques des vitamines D3 et K2 sur le métabolisme calcique
Le calcitriol (vitamine D3 activée) et la vitamine K2 sont responsables de l’incorporation du calcium dans les os. La vitamine D3 est un facteur essentiel pour le stockage du calcium dans les os. Cependant, cela ne fonctionne que si une quantité suffisante de vitamine K est disponible, sinon l’excès de calcium est déposé dans les artères. La protéine Matrix Gla (MGP) protège contre ce dépôt dans le système vasculaire. Elle est activée par la vitamine K2 et lie le calcium dans cet état de sorte qu’il ne peut pas se déposer dans les parois vasculaires.
Cela signifie que l’augmentation des taux de calcium par supplémentation n’a aucun sens si les vitamines D et K sont absentes et que ce calcium ne peut pas être incorporé dans les os. Il peut alors faire plus de mal que de bien, surtout s’il est administré aux doses individuelles élevées habituelles de 1 g de calcium.
La solution holistique pour le paradoxe de la calcification :
- L’apport en calcium provenant principalement des légumes et des fruits, et non des produits laitiers.
- Si nécessaire, toujours compléter le calcium en synergie avec le magnésium et le citrate de potassium pour compenser l’acidification en tant que cause de l’altération du métabolisme calcique.
- Assurer un bon taux sanguin de vitamine D3.
Si nécessaire, compléter avec la vitamine K2 pour transporter le calcium dans les os et éviter son dépôt dans les vaisseaux sanguins.
Le calcium ne doit jamais être ajouté à des doses élevées, mais à une dose maximale de 500 mg par portion (sous forme de citrate/lactate de calcium). Tout en privilégiant la combinaison avec le magnésium alcalin et le citrate de potassium, comme dans la proportion retrouvée dans les végétaux. La vitamine D3 doit être complétée de manière à obtenir des valeurs sériques de 75-125 nmol/l ou 30-50 ng/ml dans le sérum.
S’il y a un risque de perte osseuse (après la ménopause, à partir de 50 ans), la vitamine D3 doit être associée avec la vitamine K2. Les deux vitamines travaillent ensemble et règlent l’équilibre calcique. La vitamine D3 favorise l’assimilation intestinale du calcium et donc, son absorption dans la circulation sanguine ; la vitamine K2 aide à minéraliser les os et les dents et prévient l’accumulation de calcium dans les artères et les tissus corporels. La prise de vitamine D3 augmente le besoin en vitamine K2.
Soyez vigilant avec la K2 , ne pas la prendre si vous êtes sous fluidifiant sanguin !
6 conseils pour un équilibre sain en calcium, vitamines D3-K2
- Manger beaucoup de légumes, de végétaux et de fruits.
- Fournit du potassium ainsi que du calcium et du magnésium dans un rapport naturel de 3:2
- Approvisionnement en minéraux liés à des bases (citrates organiques)
- Manger moins d’aliments carnés et d’aliments transformés industriellement:
- Denrées alimentaires animales riches en protéines (beaucoup de soufre, phosphate et sel, peu de bases)
- Sel (= sodium, chlorure)
- Produits finis (phosphate, sel)
- Assurer un apport suffisant en vitamines D3 et K2.
- Compenser le manque d’ensoleillement (p. ex. au bureau, à l’automne et en hiver), une mauvaise alimentation ainsi que beaucoup de stress dans la vie quotidienne en favorisant l’équilibre avec des compléments alimentaires appropriés.
- Bouger régulièrement.
- Créer des phases de régénération, prêter attention à un sommeil suffisamment profond et à une respiration abdominale profonde.
Pour tout accompagnement je me tiens à votre disposition.
Consultation en cabinet ou à distance au 06 16 74 26 30
Prenez soin de vous !
Naturosympatiquement vôtre !
Nadine





